Atrofia vulvovaginal (AVV) é uma condição comum e subnotificada que se associa à diminuição da estrogenização do tecido genital. Trata-se de um quadro crônico e progressivo envolvendo o aparelho genital feminino e o trato urinário inferior. É causado pela diminuição dos níveis hormonais circulantes após o início da menopausa ou, em alguns casos, por diferentes outras etiologias.¹,²
Em 2014, durante uma conferência de consenso de especialistas envolvendo a Sociedade Internacional para o Estudo da Saúde Sexual da Mulher (ISSWSH) e a Sociedade Norte-Americana de Menopausa (NAMS), foi proposta uma nova nomenclatura para a atrofia urogenital relacionada ao climatério. A partir desse momento, os termos AVV e vaginite atrófica foram substituídos por síndrome geniturinária da menopausa (SGUM), considerada mais precisa e abrangente.³
ETIOLOGIA
Em relação à etiologia, um estado hipoestrogênico que leva à AVV pode ser parte da menopausa fisiológica natural, bem como ser induzida por tratamentos cirúrgicos (ooforectomias por doenças benignas e/ou malignas), por radiação ou quimioterapia. No entanto, mulheres na pré-menopausa podem desenvolver um estado hipoestrogênico temporário durante a lactação. Outras condições, como exposição a medicamentos, distúrbios hormonais (ex.: hiperprolactinemia) ou disfunções hipotalâmicas/hipofisárias, também podem resultar em estados hipoestrogênicos.
Medicamentos que poderiam induzir um estado hipoestrogênico incluem, principalmente, moduladores seletivos do receptor de estrogênio (SERMS) e medicamentos que contêm propriedades antiestrogênicas.⁴
Vários tipos de tratamentos oncológicos podem induzir deficiência de estrogênio, o que resulta em amenorreia temporária ou permanente. É o caso da remoção cirúrgica de órgãos reprodutores, quimioterapia endócrina e não endócrina e radioterapia. Avanços nas estratégias de controle do câncer aumentaram muito as chances de sobrevivência: como resultado, um número crescente de mulheres deve lidar com as consequências físicas, psicológicas e relacionais da menopausa iatrogênica prematura.¹
Entre as mulheres na pós-menopausa, estima-se que a prevalência de SGUM seja de pelo menos 50%, mas alguns estudos descrevem até 80% das mulheres na menopausa queixando-se de pelo menos um sintoma referente ao trato urogenital. Além disso, AVV é relatada como um importante fator para o comprometimento da qualidade de vida das mulheres, não apenas do ponto de vista físico, mas também psicorrelacional, bem como ocasiona consequências negativas no relacionamento e no casamento, menor qualidade de vida e impactos negativos na autoestima e nas interações sociais.²
Ao contrário dos sintomas vasomotores (como ondas de calor, suores noturnos e palpitações cardíacas), que geralmente melhoram com o tempo, mesmo sem tratamento, sintomas de atrofia podem piorar progressivamente e não serão resolvidos sem intervenção direcionada. Além disso, considerando-se o aumento da média de idade, principalmente entre as mulheres, é fácil perceber que SGUM representa um grande problema de saúde.¹,²
PATOGÊNESE DA ATROFIA VULVOVAGINAL
Atrofia genital é principalmente a consequência de diminuição dos níveis circulantes de estrogênio, um regulador crucial da fisiologia urogenital. Os efeitos dos estrogênios são mediados pela ligação a receptores específicos α (ER-α) e β (ER-β) e fatores de transcrição nuclear, que são altamente expressos no trato genital feminino e no trato urinário inferior. Antes da menopausa, estrogênios são essenciais para manter a espessura
e a hidratação do epitélio vaginal e para garantir um fluxo sanguíneo sustentado. Em condições fisiológicas, a parede vaginal pode esfoliar e liberar grandes quantidades de glicogênio no lúmen vaginal; este é, então, convertido em ácido lático pelos lactobacilos, mantendo, assim, o pH em uma faixa ácida ideal. (³,⁵ a ⁴,⁵) ⁵,⁶
O declínio dos níveis de estrogênio associados à menopausa, bem como em outras condições mencionadas anteriormente, desencadeia diversas transformações dos tecidos genitais, que incluem adelgaçamento do epitélio vaginal, proliferação do tecido conjuntivo, diminuição do fluxo sanguíneo vaginal e perda da elasticidade dos tecidos devido à fragmentação da elastina e hialinização das fibras colágenas. Epitélio vaginal mais fino se associa à diminuição da esfoliação das células epiteliais ricas em glicogênio que, por sua vez, provoca elevação do pH vaginal (entre ⁵ e ⁷,⁵), permitindo, assim, crescimento da flora bacteriana patogênica. Essa microbiota alterada pode predispor ao desenvolvimento de vaginites e outras infecções urogenitais, com sintomas mais típicos de secura vaginal e dor.⁵,⁶
A deficiência de estrogênio induz alterações atróficas semelhantes também no trato urinário, onde os receptores de estrogênio são abundantemente expressos. Consequentemente, mulheres com AVV muitas vezes sofrem também de sintomas urinários, como infecções recorrentes, incontinência, urgência e disúria. Outras alterações anatômicas e fisiológicas nos tecidos urogenitais incluem encurtamento vaginal com perda de elasticidade e flexibilidade.
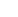
Os pequenos lábios afinam e reduzem de tamanho, enquanto os grandes lábios perdem gordura subcutânea. O introito pode se estenosar e os pelos pubianos podem se tornar escassos. O fluxo sanguíneo e as secreções diminuem, resultando em um epitélio vaginal pálido e seco, que pode estar associado a petéquias (Figura 1). Até a uretra pode perder espessura e elasticidade. A contratilidade do esfíncter urinário, bem como a força e a funcionalidade de controle dos músculos do assoalho pélvico, pode diminuir. Finalmente, a capacidade, a habilidade contrátil e a complacência da bexiga também diminuem.³,⁷
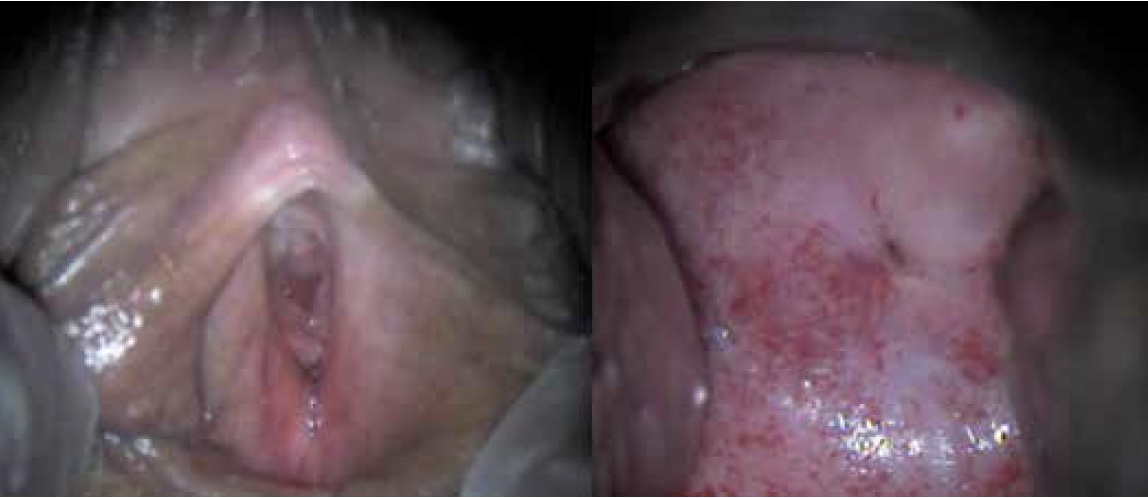
Fonte: Acervo da própria autora
Figura 1. Vulva e colo uterino em paciente na pós-menopausa. Note adelgaçamento epitelial/atrofia
moderados.
SINAIS E SINTOMAS CLÍNICOS DE ATROFIA VULVOVAGINAL
A AVV é uma condição crônica e progressiva do trato urinário inferior e vulvovaginal, caracterizada por um amplo espectro de sinais e sintomas.
As manifestações clínicas comuns da condição estão resumidas na tabela 1 e alterações anatômicas/achados de exame clínico são apresentados na tabela 2.³,⁷


DIAGNÓSTICO DE ATROFIA VULVOVAGINAL
O diagnóstico de AVV é baseado na avaliação clínica, que inclui anamnese, avaliação dos sintomas e exame ginecológico. Além disso, escores padronizados e exames laboratoriais podem ser utilizados, como avaliação do pH vaginal e índice de maturação vaginal (IMV). O IMV indica o grau de maturação do tecido, avaliando a porcentagem de células superficiais intermediárias e parabasais da mucosa vaginal. Anamnese também deve incluir perguntas sobre função sexual e presença de diminuição da libido e de dispareunia. Evitar relações sexuais pode exacerbar a VVA, pois atividade sexual pode preservar o epitélio vaginal, aumentando o fluxo sanguíneo e a elasticidade.⁵
OPÇÕES TERAPÊUTICAS
Princípios subjacentes ao tratamento da AVV, independentemente de sua etiologia, incluem recuperação da função urogenital fisiológica e melhora dos sintomas, de modo independente da etiologia. A tabela 3 enumera possibilidades terapêuticas da AVV. Mudanças no estilo de vida são importantes, pois atuam nos fatores de risco que podem acelerar a privação de estrogênio e agravar os sintomas, e incluem ingestão de dieta saudável, cessação do tabagismo, perda de peso, manutenção de níveis adequados de vitamina D e cálcio, limitação da ingesta de álcool e atividade física regular. As pacientes devem ser aconselhadas a deixar de fumar, o que reduz a biodisponibilidade de estrogênio, e a perder peso no caso de obesidade, que é uma condição que parece diminuir o fluxo sanguíneo na área geniturinária. Perda de peso de 5% a 10% do peso corporal total tende a melhorar a incontinência urinária.⁸

Terapias de primeira linha para aliviar sintomas de AVV incluem lubrificantes e hidratantes vaginais. Os lubrificantes podem ser à base de água, silicone ou óleo e são aplicados na genitália externa antes da relação sexual, proporcionando alívio do desconforto sexual. São particularmente indicados a mulheres cuja principal preocupação é a secura vaginal durante a relação sexual. Hidratantes vaginais são polímeros hidrofílicos insolúveis com bioadesividade característica, capazes de aderir ao epitélio da parede vaginal, retendo água. Também podem conter grande quantidade de excipientes que influenciam o pH e a osmolalidade da formulação. Podem ser usados com mais regularidade, e não apenas associados à atividade sexual, e apresentam efeito mais duradouro, melhorando a umidade da mucosa vaginal e reduzindo o pH.⁵,⁹,¹⁰
Manutenção da atividade sexual também deve ser incentivada. Coito e masturbação regulares podem aumentar o fluxo sanguíneo para a área genital, ajudando a manter esse tecido saudável e mantendo o pH vaginal normal. Penetração vaginal com dedos lubrificados ou dilatadores vaginais pode prevenir alterações fibróticas.¹¹
O ácido hialurônico (AH), também considerado um hidratante vaginal, é um glicosaminoglicano produzido pelos fibroblastos, que é o principal componente da matriz extracelular. Um possível mecanismo de ação do AH é a migração celular, pois possui capacidade muito alta de se ligar à água, o que pode facilitar o movimento celular. Assim, no caso de lesões teciduais, AH pode estimular a migração e a proliferação de fibroblastos, portanto a deposição de fibras colágenas, além de estimular a neoangiogênese e a reepitelização. 5 Alguns estudos da literatura demonstraram que produtos à base de AH também melhoram os sintomas de AVV.¹²⁻¹⁴
Jokar et al.15 compararam a eficácia do creme vaginal de AH com estrogênios conjugados tópicos no tratamento da AVV em um ensaio clínico controlado e randomizado. Observaram que ambos, AH e estrogênios conjugados, melhoraram os sintomas de atrofia vaginal. No entanto, AH foi mais eficaz, sendo tal medicamento sugerido para quem não quer ou não pode fazer o tratamento hormonal local.15 Em revisão sistemática realizada por Dos Santos et al.16, os resultados apresentados sugerem que o tratamento com AH, quando comparado ao uso de estrogênios, não apresenta diferença significativa nos resultados obtidos para os desfechos atrofia epitelial, pH vaginal, dispareunia e maturação celular. Concluem que AH parece ser uma alternativa confiável e segura aos tratamentos hormonais para os sinais de atrofia vaginal e dispareunia.¹⁶
Já fitoestrógenos orais não são eficazes na terapia da AVV, enquanto fitoestrógenos tópicos parecem exercer efeito benéfico local, melhorando os sintomas genitais, o índice de maturação, o pH vaginal, a morfologia e a expressão de receptores de estrogênio no epitélio vaginal. No entanto, os estudos publicados são preliminares e precisam ser apurados em estudos prospectivos maiores.¹⁷,¹⁸
Enquanto estrogênios sistêmicos são recomendados mais frequentemente a mulheres que se queixam não apenas de sintomas genitais, mas também de distúrbios vasomotores e outros problemas sistêmicos, estrogênios vaginais são considerados uma excelente opção terapêutica para pacientes com AVV que não responderam às terapias previamente descritas. Diferentes preparações encontram-se disponíveis no mercado, incluindo estriol, estradiol e promestrieno para uso tópico. Diversos estudos publicados mostraram boa eficácia na melhora dos sintomas locais (secura vaginal, dispareunia, prurido, irritação), independentemente do tipo de medicação. No entanto, em geral, esses tipos de medicações são contraindicados a mulheres com histórico de câncer positivo para receptores hormonais, pelo risco de aumento da recorrência ou possível interferência em terapias adjuvantes endócrinas.¹¹,¹⁹,²⁰
Já o emprego de energias térmicas, como radiofrequência ou laser fracionado, induz a remodelação dos tecidos vaginais, promovendo a síntese de colágeno, aumentando, assim, a elasticidade e a integridade do epitélio vaginal. Dados de literatura sugerem boa eficácia e segurança no tratamento de sintomas genitais e melhora da função sexual em pacientes acometidas por AVV.
O efeito benéfico tende a ser sustentado a longo prazo, não tendo sido identificado nenhum evento adverso grave.²,²¹
CONSIDERAÇÕES FINAIS
Independentemente de sua etiologia, AVV é relatada como um importante fator para o comprometimento da qualidade de vida das mulheres, não apenas do ponto de vista físico, mas também psicorrelacional. Diversos tipos de terapêutica estão disponíveis na atualidade. A escolha da terapia depende da gravidade dos sintomas, da eficácia e da segurança dos tratamentos, bem como da preferência da paciente. Em relação às pacientes com antecedentes de câncer positivo para receptores hormonais, o manejo do quadro deve considerar as necessidades da mulher e as recomendações do oncologista.
O conteúdo apresentado por este material é de responsabilidade de seu autor e não necessariamente reflete os pontos de vista e opiniões do Laboratório. Material destinado exclusivamente aos profissionais habilitados a prescrever ou dispensar medicamentos.